溶瘤病毒(OV)的发展是建立在早在一个世纪前的观察基础上的,当时自然获得性病毒感染后,癌症会自然消退。最初,人们希望利用含有病毒的体液来进行治疗,但随后的研究表明,天然的病毒嗜性在临床转化中造成了严重的限制。
有了这一认识,基因工程的出现促进了病毒的优化,它们对不同的癌症有了明确的选择性。几乎所有种类的病毒,包括单纯疱疹病毒、腺病毒、痘苗病毒、麻疹病毒、细小病毒、脊髓灰质炎病毒、马拉巴病毒、呼肠孤病毒、柯萨奇病毒、水泡性口炎病毒和新城疫病毒,都在这种背景下进行了设计,并在临床上对不同类型的肿瘤进行了测试。通常需要对病毒复制的一些关键基因进行突变,在赋予病毒肿瘤选择性的同时,大大削弱了对宿主细胞的杀伤能力。
这种溶瘤活性增强了治疗优势,并诱导肿瘤细胞死亡后的免疫原性,使CD8+T细胞向肿瘤微环境的浸润增加。溶瘤病毒的这一重要特征可使免疫“冷”肿瘤升温,其与其它免疫疗法相结合呈现出诱人的前景。
实际上,用活的嗜瘤病毒治疗癌症有着悠久的历史。自19世纪中期以来就有病例报告表明癌症患者的自然微生物感染有时可以暂时减轻肿瘤负担,这引起了研究人员的好奇,随后便诞生了溶瘤病毒的概念及相关研究。
从1949年开始,人们使用不同类型的野生型非减毒病毒进行了许多临床试验。此后不久,OV领域的趋势演变为开发对人类致病性较小的基因修饰病毒,如减毒活疫苗。在过去的20-30年中,这一转变一直延续到使用转基因病毒进行癌症治疗的时代,包括利用病毒基因敲除和/或治疗性转基因敲入。
进入21世纪,在许多临床试验得到积极结果之后,OV领域获得了相当大的关注。到目前为止,已经在全球批准了四项OV药物。
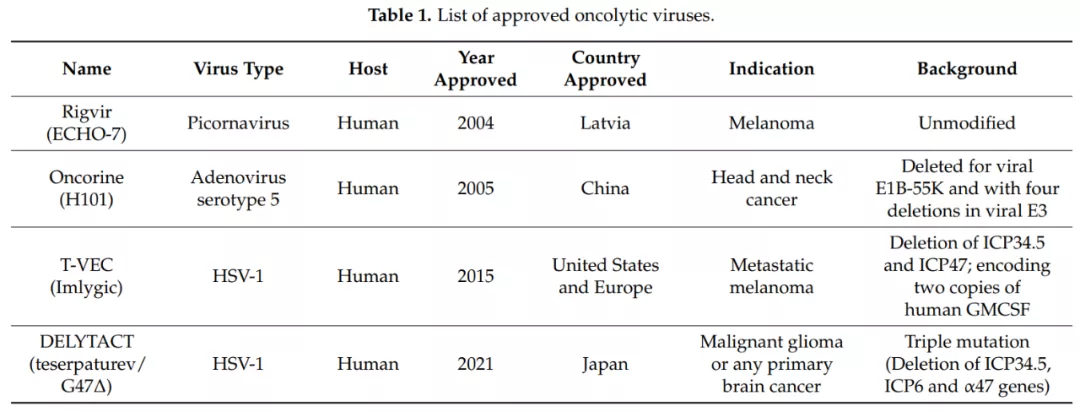
第一种OV是一种被称为Rigvir的小核糖核酸病毒,在拉脱维亚被批准用于治疗黑色素瘤,但未得到广泛应用。其次,2005年中国批准了一种名为H101的工程腺病毒,用于治疗头颈癌。第三,2015年,美国和欧洲批准了另一种名为Talimogene Laherparepvec(T-VEC)的工程单纯疱疹病毒(HSV-1)OV,用于治疗不可切除的转移性黑色素瘤。最后,在2021年,日本批准了一种改良的单纯疱疹病毒,名为DELYTACT,用于治疗胶质母细胞瘤等脑癌。
OV的嗜瘤性通常取决于多种因素,如通过细胞表面受体(对于某些OV,但不是所有OV)、细胞代谢状态以及病毒克服癌细胞内固有免疫或抗病毒信号通路的能力(可能适用于所有OV)。
早期观察到一些OV利用癌细胞上表达的独特细胞外分子进入,例如,CD46、CD155和整合素α2β1分子经常在多种肿瘤细胞中过度表达,并可分别作为麻疹病毒、脊髓灰质炎病毒和艾柯病毒的受体。此外,同一个OV可能对不同类型的癌症使用不同的细胞表面分子。例如,麻疹病毒在多发性骨髓瘤癌细胞上使用CD46,而nectin-4是胰腺癌、结直肠癌、乳腺癌和结肠癌的主要病毒受体。
癌症是一种复杂的异质性疾病,具有多个基因突变,介导各种抗病毒信号通路的频繁变化,创造了OV复制的理想环境。例如,RAS、TP53、RB1、PTEN、EGFR、WNT、BCL-2和其他癌症相关基因中的癌症特异性突变通常会进一步使癌细胞易受病毒感染。在异质性肿瘤微环境中,在癌细胞和未转化的支持细胞中可能有更多的突变尚待鉴定,这些突变也可能影响病毒的嗜性。
大多数肿瘤细胞的特点是有氧糖酵解率高(Warburg效应),这在免疫抑制肿瘤微环境的发展过程中起着至关重要的作用。病毒感染宿主细胞后也会激活糖酵解,增强细胞生物分子和病毒颗粒的合成,从而放大Warburg效应。病毒通过不同的机制来增强糖酵解,作为一种有利于病毒复制的策略。
在结合并进入肿瘤细胞后,OVs可以利用多种裂解机制杀死受感染的癌细胞。病毒溶瘤的确切机制尚不完全清楚,不同病毒之间差异很大,甚至在不同的靶癌细胞类型之间差异也很大。
OV通常被认为通过多种机制介导抗肿瘤活性:
(1)直接裂解肿瘤细胞:病毒在肿瘤细胞中大量复制并裂解细胞,当肿瘤细胞在病毒的感染下破裂死亡时,释放的病毒颗粒进一步感染周围的肿瘤细胞。
(2) 原位疫苗和远端效应:肿瘤细胞的裂解导致肿瘤相关抗原(TAA)的大量释放,进而召募更多树突状细胞(DC)等免疫细胞浸润到肿瘤局部,激活抗肿瘤免疫应答,起到“原位疫苗”的作用。溶瘤病毒还可以通过交叉提呈作用,利用“原位疫苗”促使远端未受感染的转移灶消退,产生“远端效应”。
(3)诱导固有免疫:细胞内或表面存在受体(如Toll样受体),可以识别病毒的核酸或蛋白,诱导细胞因子的表达,表达的细胞因子与其他细胞上的受体结合,导致抗病毒基因的表达和免疫细胞的招募。
(4)激发适应性免疫应答:病毒裂解肿瘤细胞后,释放的肿瘤特异性抗原被DC提呈,DC细胞招募并活化CD8+ 、CD4+T细胞,进而诱导抗原特异性T细胞杀伤。
(5)破坏肿瘤血管系统:相比于其他治疗方法,溶瘤病毒破坏肿瘤血管的特点使其在肿瘤治疗方面具有明显的优势。研究表明,水泡性口炎溶瘤病毒(VSV)通过静脉给药的方式可以在体内直接感染并破坏肿瘤血管,而对正常血管没有影响。
(6)改善抑制性微环境:肿瘤具有高度复杂的免疫抑制性微环境,其中含有大量的免疫抑制性细胞如Treg和MDSC、以及免疫抑制性细胞因子如IL-10和TGF-β等。溶瘤病毒不仅可以打破肿瘤微环境的现有解剖结构,还能打破肿瘤抑制性的肿瘤微环境,为其他免疫疗法创造良好的微环境条件。
OV作为单一疗法疗效依然有限,随着对大多数实体癌固有的瘤内和瘤间异质性的认识日益深入,人们逐渐认识到对OV的最佳治疗效果可能需要更合理的组合。新出现的数据表明,OVs在其生命周期中与多种细胞过程相互作用,FDA已批准的调节这些细胞过程的药物可能会释放OVs真正的治疗潜力。
OV联合化疗
替莫唑胺(Temozolomide,TMZ)是一种烷基化剂,被认为是治疗各种实体瘤(包括胶质瘤和黑色素瘤)的有效抗癌药物。TMZ通过溶瘤性单纯疱疹病毒、腺病毒、新城疫病毒和粘液瘤病毒在杀死胶质母细胞瘤、肺癌、黑色素瘤和乳腺癌方面显示出更好的抗肿瘤效果。在胶质母细胞瘤干细胞(GSC)模型中,oHSV G47Δ和TMZ的联合作用导致了强大的DNA损伤。激活的ATM重新定位到HSVDNA复制区,可能会增强oHSV的复制并使其无法参与修复TMZ诱导的DNA损伤。G47Δ与TMZ在体外协同杀死GSC,延长GSC衍生颅内肿瘤小鼠的生存期,在50%的小鼠中实现长期缓解。
OV联合靶向治疗
溶瘤病毒在感染、复制和从癌细胞释放的过程中,与癌症的特定基因、蛋白质或组织环境相互作用,从而可能会促进肿瘤的生长和存活。这使得OVs与靶向治疗协同作用成为可能,靶向治疗通过干扰致癌和肿瘤生长所需的特定分子来阻止肿瘤生长。索拉非尼是一种靶向抗癌药物,是一种抑制多种蛋白激酶的酪氨酸激酶抑制剂,包括VEGFR、PDGFR和RAF激酶。Heo等人证明了溶瘤痘病毒JX-594与索拉非尼序贯联合治疗肝细胞癌(HCC)的临床前和临床疗效。
OV联合激素疗法
激素疗法的目标是靶向激素信号通路,以抑制需要激素生长的癌细胞的生长。一项早期研究表明,雌激素β-雌二醇增加了雌激素受体阳性(ER+)人类乳腺癌中溶瘤HSV-1 NV1066的复制。雌激素增强了NV1066的溶瘤作用,在MOI为0.1和0.5时,细胞杀灭率分别为95%和97%,而不使用雌激素时分别为53%和87%。增强的病毒溶瘤作用与雌激素增加细胞增殖和减少ER+乳腺癌细胞凋亡有关。到目前为止,还没有太多关于OV与经批准的激素治疗药物相结合的报道。需要更多的努力来理解OVs在激素相关信号通路中的作用,以寻求病毒治疗和激素治疗相结合的理论基础。
OV联合免疫检查点抑制剂
临床前研究已证明OV mJX‐594能够使ICI耐药肿瘤致敏,并促进小鼠肿瘤中的T细胞浸润,与抗PD‐1治疗联合,可将肿瘤生长降低70%。类似地,另一项研究证明,与单独使用抗CTLA-4治疗的小鼠相比,使用NDV和抗CTLA-4联合治疗时,对肿瘤复发的保护加倍,并增强肿瘤淋巴细胞浸润。
类似的结果也在人体试验中得到了证实。在治疗IIB-IV期黑色素瘤的临床试验期间,研究了接受T-VEC和治疗ipilimumab的患者的免疫反应,与ipilimumab单药治疗观察到的有限反应相比,联合治疗证明增加的CD4+ICOS+T细胞与显著改善的治疗结果相关。OVs与ICIs的潜在协同作用已使其在临床试验中的联合应用广受欢迎,目前正在对多种组合进行评估。
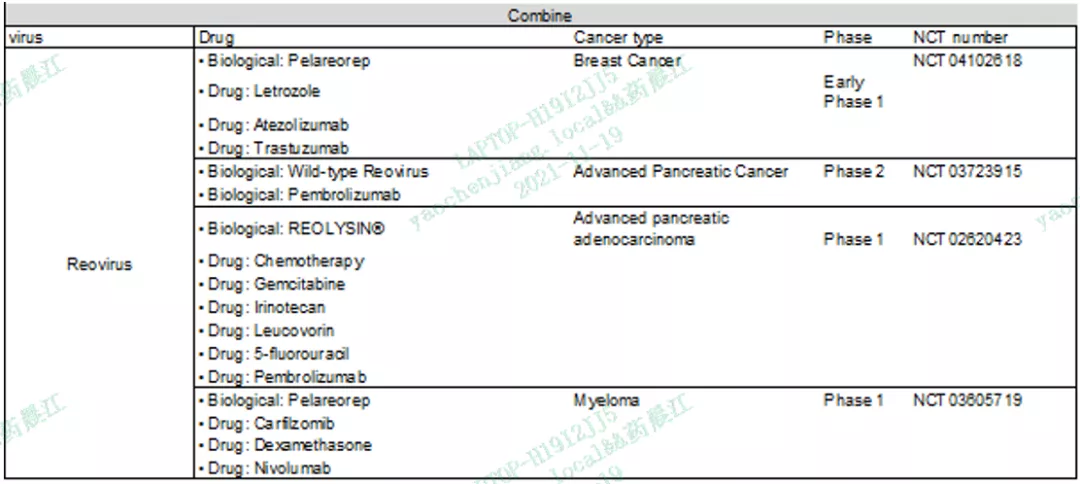
OV联合细胞治疗
嵌合抗原受体(CAR)T细胞,已经在血液系统恶性肿瘤方面也取得了显著的成功。然而,由于TME对CAR-T细胞的运输和渗透的抑制,以及目前在实体瘤中缺乏优秀的靶点,导致其在实体瘤的治疗功效有限。
然而,最近的研究利用了独特设计的OV,在受感染的肿瘤细胞上表达截断形式的CD19,将这些细胞“标记”出来,以有利于CD19-CAR-T细胞对肿瘤细胞的杀伤,这增加了T细胞的肿瘤浸润,提高了小鼠黑色素瘤和结直肠癌模型的存活率。
此外,也有人探索使用CAR-T细胞作为OV载体,使病毒定向到肿瘤细胞中。这些例子表明OV对于CAR-T治疗也可以提供额外的益处。
OV联合双特异性抗体
双特异性抗体药物已经在临床前和临床上取得了成功,目前成为研究最火热的领域之一。尽管如此,双特异性抗体依然受到毒性、半衰期、肿瘤部位滞留能力以及无法产生持久免疫记忆的限制。
为了应对这种情况,人们开发了一种溶瘤腺病毒(ICOVIR-15K),该病毒被设计为可表达靶向EGFR的BiTE(cBITE)。在共培养试验中,溶瘤作用导致T细胞活化、增殖,并增强了细胞毒性。ICO15K-cBITE被证明具有肿瘤选择性,与亲代病毒相比,瘤内注射增加了体内肿瘤浸润性T细胞的持续性和累积性,在动物模型中表现出增强的抗肿瘤活性。
另一个例子是表达成纤维细胞激活蛋白(FAP)靶向的BiTE(fBiTE)的溶瘤病毒。通过这种方法,将免疫细胞重定向至肿瘤基质成纤维细胞,以改善肿瘤的通透性,并有助于病毒扩散。
此外,溶瘤病毒可以很容易地被设计成不同免疫疗法的联合,包括BiTE、细胞因子和ICIs。CAdTrio是一种编码IL-12、抗PD-L1抗体和针对CD44v6的特异性BiTE的腺病毒,与HER-2-CAR -T细胞联合应用,在小鼠动物模型中,显著改善了肿瘤的控制和存活率。
三十多年的广泛研究和临床试验已经证明溶瘤病毒疗法是一种很有前途的癌症治疗方式。OV疗法的几个方面已经得到了显著改善,包括安全性、效力、选择性、给药方法和生产。OV领域最显著的变化可能是从其作为直接裂解剂的应用到作为涉及细胞裂解、免疫刺激和基因治疗的多模式制剂的发展,这进一步确立了OV作为癌症治疗的有力候选。
然而,越来越清楚的是,OVs作为单药可能无法成功地对癌症提供完全的反应治疗,因此组合策略是必不可少的。目前有越来越多的OV与各种疗法,尤其是免疫疗法的组合出现在临床前和临床的研究阶段,但是鉴于存在多种OV类型、靶向策略以及免疫杀伤手段,找到这种联合疗法的优化组合仍然是一项挑战。相信随着临床研究的不断深入,OV将带给肿瘤免疫疗法的更多的可能性和更美好的前景。
参考文献:
1. OncolyticViruses: Newest Frontier for Cancer Immunotherapy. Cancers (Basel). 2021Nov; 13(21): 5452.
2. Pouring petrol on the flames:Using oncolytic virotherapies to enhance tumour immunogenicity.Immunology. 2021 Aug; 163(4): 389–398.
3. Combining oncolytic virus with FDA approved pharmacological agents for cancer therapy. Expert Opin Biol Ther. 2020 Sep 14;1-7.
本文摘自---药精通 Bio
Feel free to call us on
025-85998075
Drop us a line anytime at
sales@popebiotech.com,
and we’ll get back
soon.
Come visit us at 南京市江宁区科学园乾德路5号